KOLPOSKOPIA
Kolposkopia jest to specjalistyczne badanie ginekologiczne polegające na oglądaniu szyjki macicy pod mikroskopem. Wymaga od kolposkopisty ogromnego doświadczenia w celu właściwej interpretacji uzyskanych wyników. Brak tego doświadczenia wprowadza niepotrzebny stres zarówno u Pacjentki jak i badającego oraz powoduje niekorzystną nadinterpretację wyników, skłaniając do niecelowego pobierania wycinków. Jest badaniem stosunkowo szybkim (5-10 minut) i bezbolesnym, mającym zastosowanie w diagnozowaniu zmian na tarczy części pochwowej szyjki macicy, ale także w obrębie pochwy czy sromu (vulvoskopia). Pacjentka otrzymuje wynik po zakończeniu badania.
Kiedy najlepiej się zgłosić
Najlepiej zgłosić się na badanie w I fazie cyklu miesiączkowego, po ustaniu krwawienia, wyjątek stanowią niezdiagnozowane plamienia kontaktowe czy przedmiesiączkowe sugerujące ogniska endometriozy szyjkowej – wówczas najodpowiedniejszym momentem na badanie jest II faza cyklu, tuz przed miesiączką.
Jakie nieprawidłowości można stwierdzić w kolposkopii
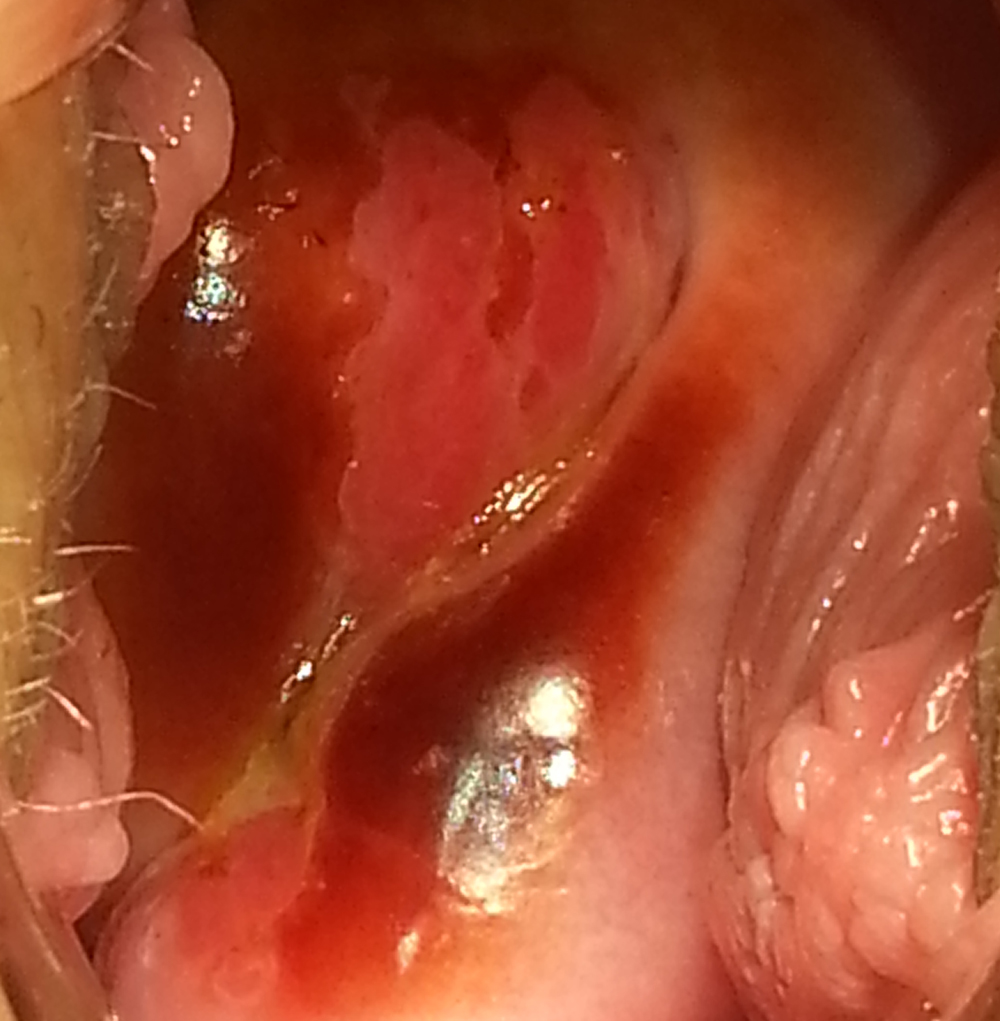
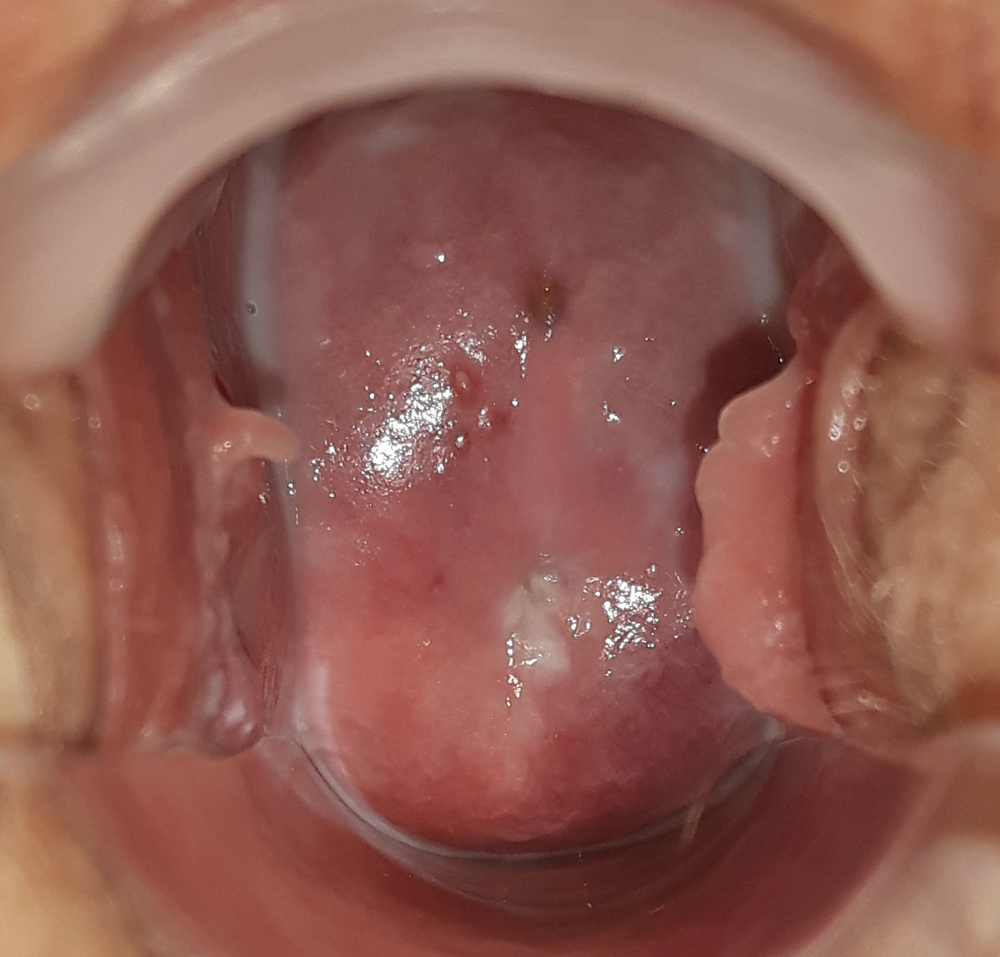
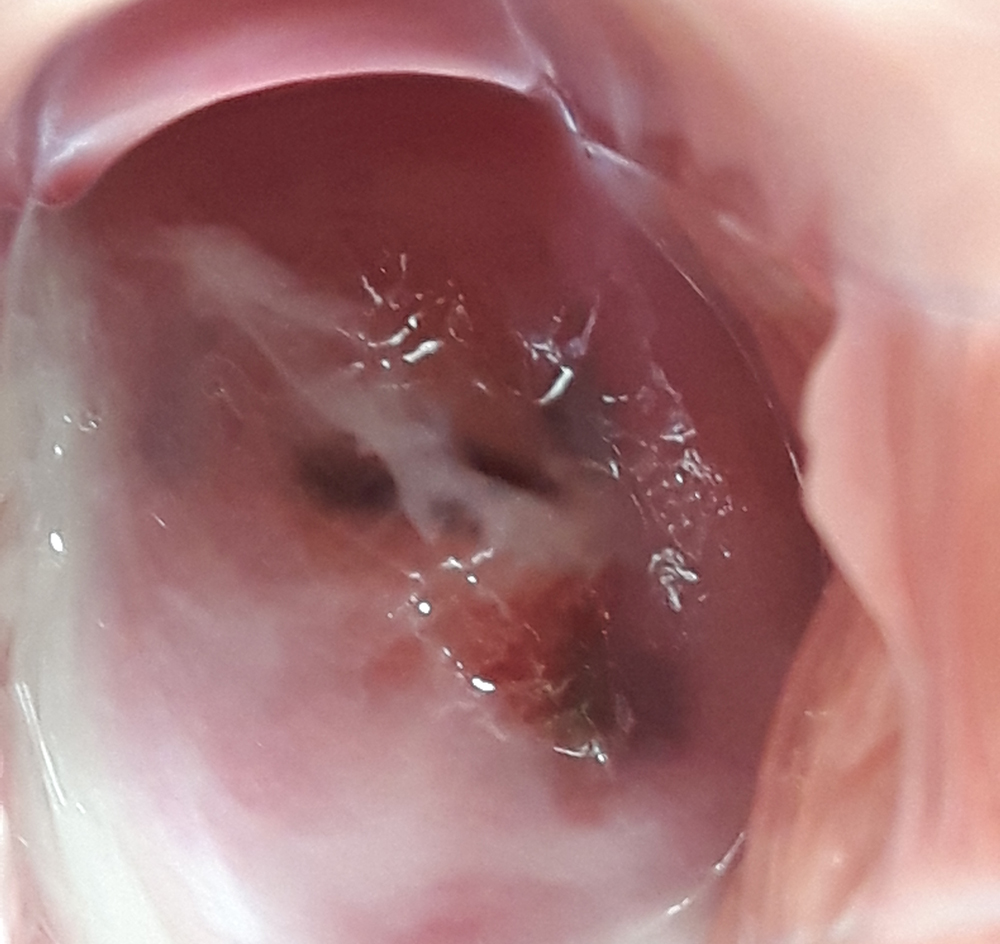
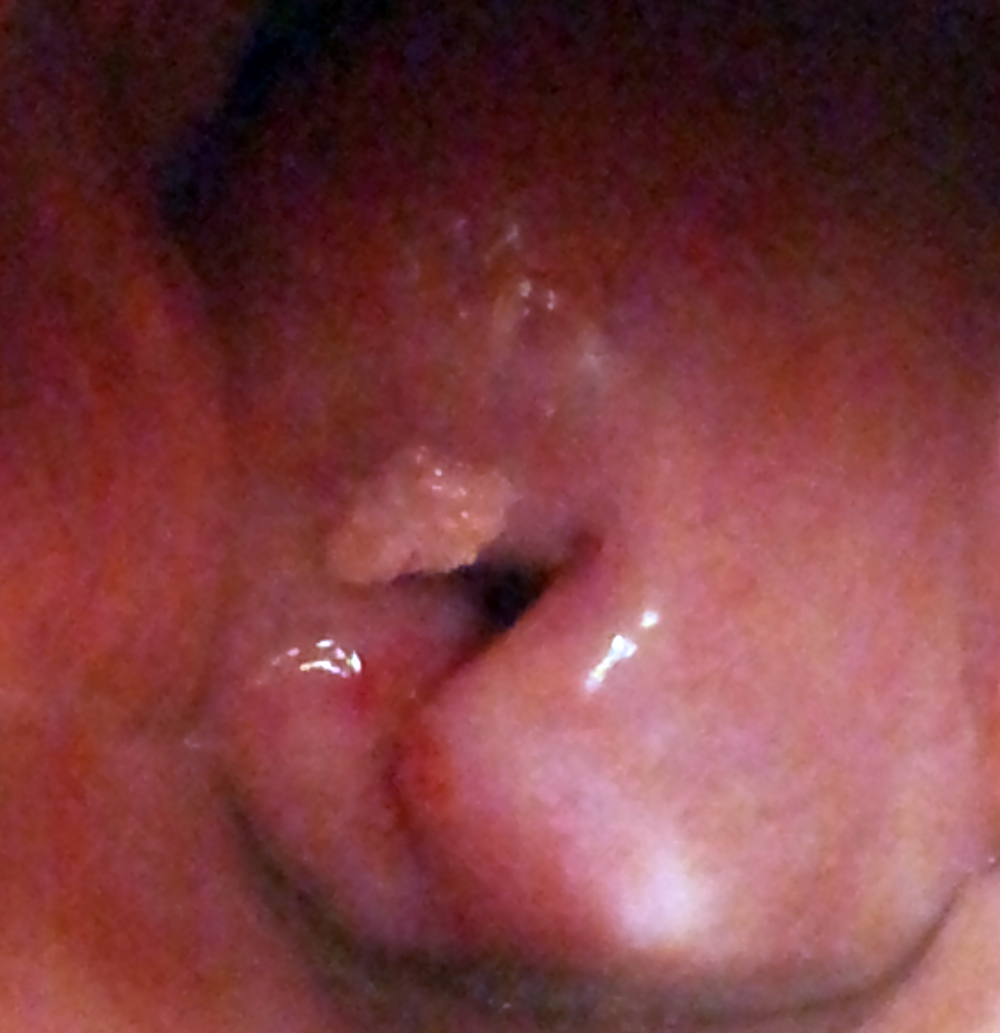
Należy pamiętać, że „bardzo ładna = zdrowa” szyjka oglądana gołym okiem we wzierniku podczas rutynowego badania ginekologicznego niejednokrotnie okazuje się nieprawidłowa podczas badania kolposkopowego i odwrotnie – „brzydkie” szyjki, np. z rozległą ektopią czyli tzw. nadżerką, mogą w rzeczywistości okazać się zupełnie prawidłowe w tym badaniu. Dlaczego tak się dzieje? Otóż podczas badania kolposkopowego, w II i III etapie badania, używamy specjalnych odczynników (kolejno 3-5% kwasu octowego i płynu Lugola = tzw. test Schillera), po zastosowaniu których zdrowe i chore tkanki zachowują się inaczej. Pod wpływem kwasu octowego nieprawidłowa komórka chłonie wodę i pęcznieje, a naczynia kurczą się co powoduje zbielenie tkanek. Im bardziej intensywne zbielenie nabłonka, matowe, ostro odgraniczone, wyniosłe, utrzymujące się długotrwale, z naczyniami patologicznymi, tym większe nieprawidłowości sugeruje. W teście Schillera prawidłowe komórki nabłonka wielowarstwowego płaskiego zawierające glikogen w postaci koloidalnej chłoną jod (czyli są jodopozytywne). Komórki nowotworowe, nieposiadające glikogenu, nie chłoną jodu – zatem pola podejrzane onkologicznie nie wybarwiają się. Należy pamiętać, iż nie każde zbielenie i nie każdy nabłonek jodonegatywny jest patologią – i tu znowu bardzo ważne jest doświadczenie kolposkopisty.
Wskazania do kolposkopii:
– każdorazowa weryfikacja nieprawidłowego wyniku cytologii (ASCUS, L-SIL, H-SIL, AGUS) w celu wykrycia stanów przednowotworowych szyjki macicy
– „mapowanie” czyli wyznaczenie miejsca na szyjce macicy podejrzanego o neoplazję w celu pobrania wycinka celowanego (wycinek celowany pobierany pod kontrolą kolposkopii jest najwłaściwszym sposobem na potwierdzenie zmiany dysplastycznej na szyjce macicy. Pobiera się wówczas niewielki fragment tkankowy ok. 2-5 mm z miejsca podejrzanego, a otrzymany wynik badania histopatologicznego jest uzasadnieniem do podjęcia właściwego dalszego leczenia, w tym chirurgicznego; pobranie wycinka w trakcie kolposkopii pozwala uniknąć wyników fałszywie ujemnych czyli sytuacji gdy Pacjentka otrzymała nieprawidłowy wynik cytologii i kolposkopii, a wynik histopatologiczny nie potwierdza choroby, gdyż zmiana została pobrana niecelowanie, tylko na podstawie wyniku z mapowania; można to badanie przeprowadzić w gabinecie lekarskim, nie zawsze istnieje konieczność kierowania Pacjentki do szpitala i pobierania wycinka w znieczuleniu ogólnym w warunkach sali zabiegowej)
– kwalifikacja do leczenia stanów przedrakowych i raka szyjki macicy, a także innych stanów patologicznych (polipy, rozległa objawowa ektopia gruczołowa)
– reskrining cytologiczny (określenie miejsca na szyjce macicy, z którego należy pobrać cytologię celowaną w przypadku wcześniejszego prawidłowego wyniku rozmazu i podejrzanego wyniku kolposkopii)
– wykrycie zapaleń i zakażeń oraz subklinicznej infekcji HPV
– monitorowanie śródnabłonkowej neoplazji szyjki macicy i raka szyjki macicy w ciąży
– kontrola po leczeniu (krioterapia, konizacja)
– ocena stanu czynnościowego żeńskich narządów płciowych (niepłodność, okres okołomenopauzalny i menopauza)